
 {{tel}}
{{tel}}

预防是处理褥疮的最好措施。大多数情况下,通过护理者(包括护士、护工和家属)的精心护理,褥疮是可以预防的。经常变换体位是避免褥疮的最佳方式。
正确体位的重要性
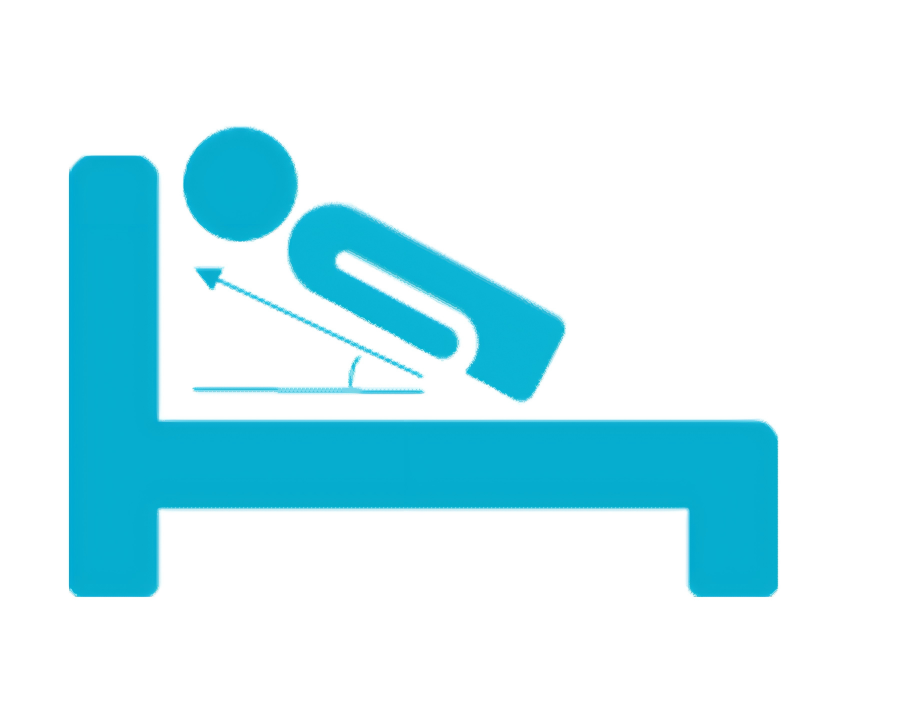
(图源网络)
通过体位的变换,可减少对身体脆弱部位施加压力的持续时间和程度。因此:
1)鼓励个体自行改变体位;
2)避免将个体体位保持在已存在不可褪色红斑的骨突部位;
3)把床头尽量放平;
4)建议采用30度倾斜的侧卧位¹。
体位变换的频率

(图源网络)
体位变换的频率需充分考虑患者的情况:包括组织耐受度、活动及移动能力、总体医疗状况、总治疗目标、皮肤状况、舒适情况等,依此制定体位变换的频率。对于无法自己移动的患者更需频繁移动。例如,卧床不起的患者应至少每1-2小时变换一次体位。坐轮椅的患者应每小时变换一次体位。如果可以,应鼓励他们每15分钟自行变换一次体位。
看护者应每天都仔细检查患者皮肤,看有无发红或变色的早期体征。任何压迫区域皮肤出现发红或异色,都是需要变换体位和避免睡卧、久坐的信号。
体位变换的技术
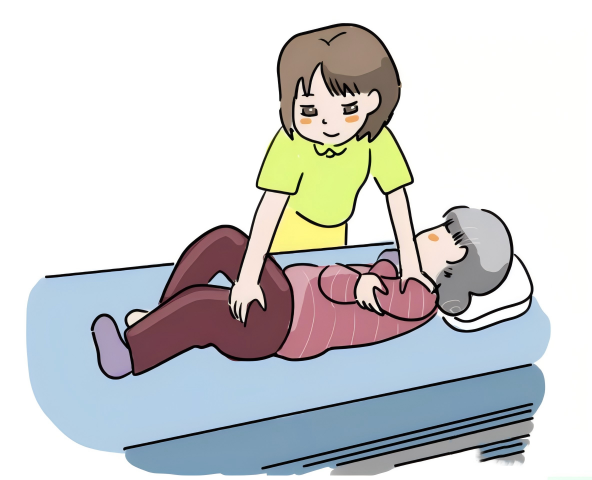
(图源网络)
1. 评估选择的变换体位是否使压力解除或使其再分布。
2.摆放体位时,避免使有指压不变白红斑(褥疮损伤早期表现)的骨隆突处或褥疮直接受压,以免病情进一步恶化或造成愈合延迟。
3.多数情况下,可用抬举床单等简易装备或者使用正确的辅具,注意不要拖动患者。
若患者需完全式辅助装置来移动位置,则用“分腿式吊带机械抬高装置”,将患者搬运至轮椅内或床旁椅内,搬运后立即去除悬吊装置。
4.勿将患者直接放置于医疗器械上,如管路、引流设备或其他异物上。
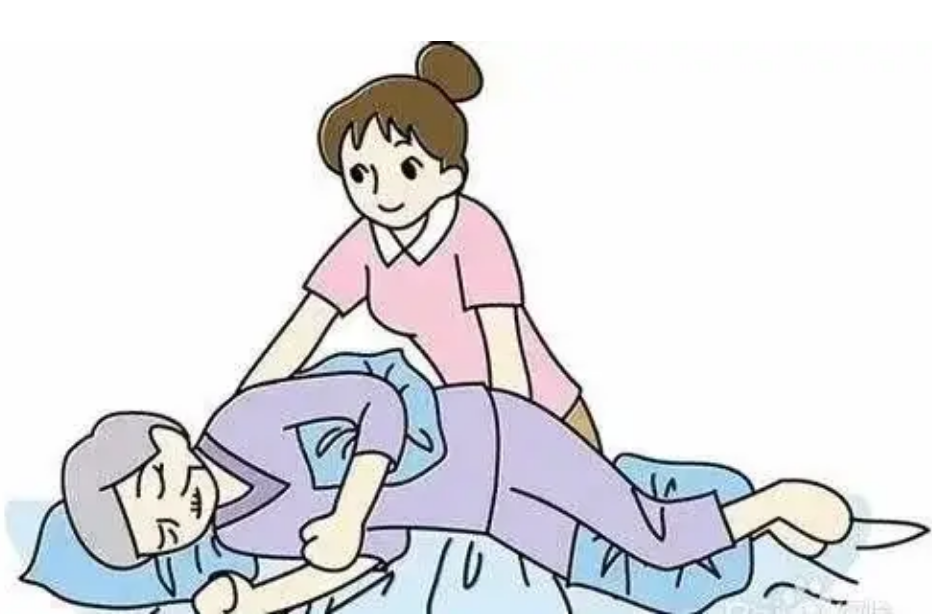
(图源网络)
对呈不同体位的患者进行体位变换,需要注意采用不同的体位变换方式和技术要点。
俯卧位患者
1.呈俯卧体位时,需使用压力再分布垫垫起面部和身体的各个受压点。
2.俯卧位患者出现面部褥疮的风险较高,所以每次翻身时,要检查面部有无褥疮迹象。
3.每次翻身,对可能有褥疮风险的身体区域进行评估,如胸部、膝部、足趾、阴茎、锁骨、髂棘、趾骨联合。
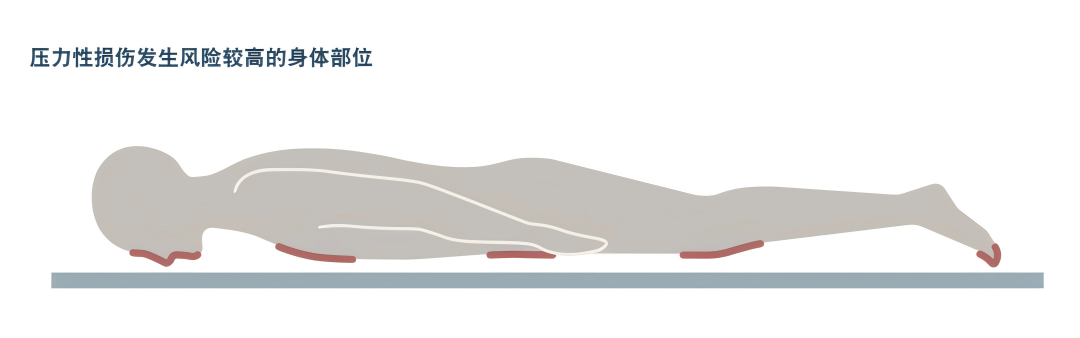
(图源网络)
仰卧位患者
1.摆放体位,双腿可用软垫垫起,避免外旋。注意软垫长度为大腿到脚踝的长度,使足跟悬空;
2.双足踝可用U型圈抬高减压;
3.膝关节微曲,踝关节中立位,避免足下垂,也可用软枕抵住脚;
4.肩胛和上肢下垫上软枕,使肩前伸。上肢呈肩关节稍外展,肘关节伸展,腕关节背伸。
侧卧位患者
1. 将侧方膝盖弯曲,然后将弯曲的膝盖和身体一起移动;
2. 背后放楔形翻身枕,从肩膀到腰部提供支撑。软枕放于两腿之间,爽脚踝靠足倾,从膝盖延伸至脚踝,让足跟减压。
(图源网络)
半卧位患者
1. 摆放体位,最好先抬高床围15°,再抬高床头。
2. 患侧肩胛和上肢下垫软枕,使肩前伸。
3. 在双下肢大腿处横向垫一软枕,防止身体下滑,保持双膝关节弯曲。
4. 最后再去除双肩、双骶尾剪切力。
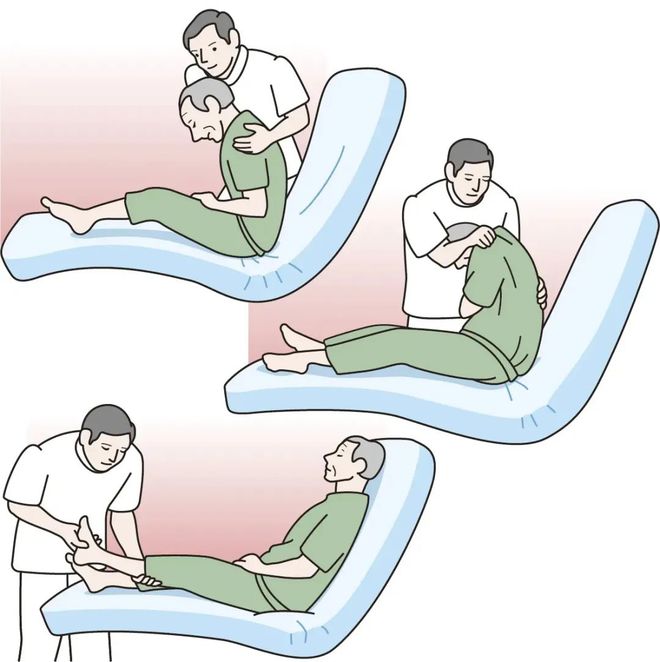
(图源网络)
坐姿患者
1. 摆放体位,以维持坐姿患者的稳定性和全范围活动性。
2. 座位有足够的倾斜度,以防止患者从轮椅或椅子上向前滑落。踏板和扶手要调整好,以维持合适的姿势,使压力得到再分布。
3. 确保双足得到合适的支撑,或直接放在地上。
若无法直接放在地上,则应调整踏板高度,通过将大腿放置在略低于水平位的位置,使骨盆前倾。
若患者腿不够长,则需避免使用抬高型脚蹬。
如腿部长度不够长且使用了抬高型脚蹬,则需将骨盆牵拉至骶部坐姿,使尾骨和/或骶骨压力加大。
4. 将患者持续坐在椅子上的时间限制在60分钟以内。
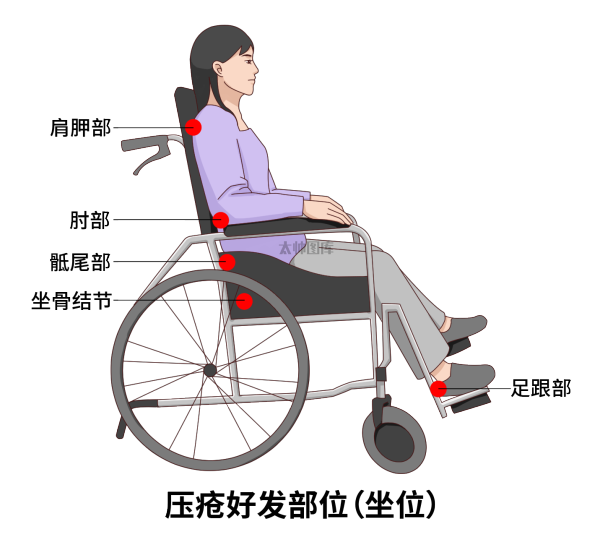
(图源网络)
已有褥疮的坐姿患者
1. 尽可能缩短坐位时间,并咨询坐姿康复专家。
2. 考虑一定时间内卧床休息,以促进坐骨和骶骨溃疡愈合。
3. 若骶骨/尾部或坐骨褥疮患者需要坐在椅子上。则每日的坐姿次数限制在3次内,每次最多60分钟。同时咨询坐姿专家,确保合适的坐位表面和/或摆放体位技术。
4. 有坐骨褥疮的患者应避免保持完全直立状态的坐姿。
5. 若褥疮加重或无改善,则需调整坐位时间安排,重新评估坐位表面和患者的姿势。
综上情况所述,减压是预防褥疮的关键,而减压最方便的办法就是根据患者的实际情况进行定期体位变换。采用正确的辅助变换体位,对于预防褥疮有积极的意义。
防褥疮电动护理床专为长期卧床患者设计,具有辅助体位变换功能,满足患者变换不同体位的频率需求,“有效”降低长期卧床罹患褥疮的风险。

尽快就医
预防胜于治疗,出现褥疮不可怕,褥疮可防可治,使用正确的辅具可有效预防褥疮,大大降低褥疮发生率。
如果出现潜在症状,请尽快就医,根据专业人员的建议,制定个体化预防及诊疗方案。
【下期预告】
手把手教你预防褥疮,建议收藏!(中)
①National Pressure Ulcer Advisory Panel, European Pressure Ulcer Advisory Panel and Pan Pacific Pressure Injury Alliance. (2014) Prevention and Treatment of Pressure Ulcers: Clinical Practice Guideline. Emily Haesler (Ed.). Cambridge Media: Osborne Park, Western Australia.




